QUILOTÓRAX APÓS CIRURGIA CARDÍACA PEDIÁTRICA: PROTOCOLO DE DIAGNÓSTICO E TRATAMENTO
- Laio Wanderley
- 6 de ago. de 2025
- 5 min de leitura
Atualizado: 10 de ago. de 2025
1) Essência clínica
Quilotórax é o acúmulo de quilo — um fluido corporal esbranquiçado e rico em gordura — na cavidade pleural, geralmente devido a lesão ou obstrução do ducto torácico.
A palavra Quilo vem do grego chylos, que significa "suco".
O fígado e o sistema digestivo produzem cerca de 80% da linfa do corpo. Essa linfa específica é chamada quilo. O quilo contém uma mistura de glóbulos brancos e gorduras, o que lhe dá uma aparência esbranquiçada e leitosa.
Quilotórax pós‑operatório é incomum (incidência 1-4% após cirurgia cardíaca), porém mórbido;
perdas de quilo levam a depleção volêmica, hipoalbuminemia, linfopenia e maior risco de complicações.. Diagnóstico precoce e tratamento escalonado reduzem tempo de drenagem e desfechos adversos.

Causas principais:
Lesão direta dos linfáticos (trauma cirúrgico).
Aumento da pressão venosa sistêmica → refluxo para o ducto torácico.
Combinação de ambos.
Fisiopatologia no contexto da cirurgia cardiovascular:
Lesão direta do ducto torácico
O ducto torácico é uma estrutura fina, frágil e pouco visível (pode ser incolor).
Durante cirurgias ou procedimentos no mediastino posterior e torax (ex: Correção da coarctação da aorta), ele pode ser lacerado acidentalmente, causando extravasamento de linfa (quilo) para a cavidade torácica/pleural.
Isso pode ocorrer em qualquer cirurgia intratorácica, mas é mais comum em procedimentos com grande dissecção ou manipulação do hilo pulmonar e mediastino.
Aumento da pressão venosa sistêmica
Algumas cirurgias cardíacas, principalmente paliativas em cardiopatias congênitas, elevam a pressão nas veias sistêmicas (ex: Cirurgia de Glenn, Fontan).
Esse aumento de pressão pode dificultar o escoamento linfático para o sistema venoso, levando ao acúmulo de quilo na pleura, mesmo sem lesão direta do ducto.
Cirurgias associadas:
Procedimento de menor risco:
Correção de coarctação da aorta (CoAo).
Shunt de Blalock-Taussig (BT).
Ligadura de canal arterial.
Procedimentos com maior risco de quilotórax:
Shunt cavopulmonar bidirecional (cirurgia de Glenn)
Cirurgia de Fontan
Disfunção do ventrículo direito após correção da Tetralogia de Fallot
* Lembrete: Essas condições aumentam a pressão venosa sistêmica, especialmente na veia cava superior, dificultando a drenagem do ducto torácico
2) Quando investigar
Investigar e manejar se houver drenagem persistente > 5 mL/kg/dia persistente (após o 4º PO) e/ou se o líquido tiver aspecto leitoso.

Imagem 01: Aspecto do Líquido pleural relacionado ao quilotórax
Fonte própria
3) Como confirmar o diagnóstico
Análise do líquido pleural - solicitar os componentes citados abaixo (diferenciar de pseudo‑quilotórax e empiema):
Sugestivo de Quilotórax
Triglicerídeos > 110 mg/dL (ou acima do soro) e colesterol < 200 mg/dL - Sugestivo de Quilo
TG < 50 mg/dL praticamente afasta quilo;
TG entre 50–100 mg/dL, considerar eletroforese de lipoproteínas (padrão‑ouro) para detectar quilomícrons (são agregados de triglicerídeos de cadeia longa, ésteres de colesterol e fosfolipídios).
Pseudo‑quilotórax: colesterol > 200 mg/dL, TG mais baixo (< 110 mg/dL), com Relação colesterol/TG > 1 e relação pleural/sérica de colesterol > 1.
Leucócitos > 1.000/mm³ com > 80% linfócitos.
pH alcalino de 7.4-7.8
Observação: No derrame parapneumônico complicado, usualmente o pH é ácido (<7.2,) Glicose < 40mg; e DHL > 1000 UI/, enquanto que o colesterol e leucócitos podem estar elevados na amostra, semelhante ao quilo. Em última análise, devemos sempre correlacionar com os sinais e sintomas.

Imagem:
Raio-X de tórax e Ultrassom torácico mostram derrame;
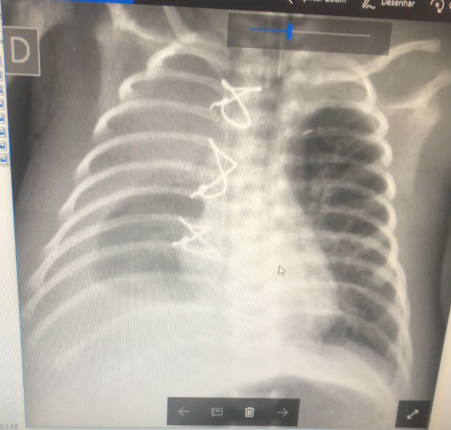
Imagem 02: Derrame pleural volumoso em paciente submetido à correção de Tetralogia de Fallot. Durante a drenagem torácica (imagem do dreno na Imagem 01), foi possível observar o aspecto leitoso do líquido pleural, sugestivo de quilo.
Fonte própria
Eco para avaliar função do VD, estenose ou trombose venosas (do Glenn, por exemplo);
Linfangiografia (incl. RM dinâmica) quando o manejo conservador falha e planeja‑se intervenção.
4) Metas do tratamento
Duas metas:
(1) aliviar sintomas com drenagem;
(2) reduzir a produção de quilo. Começar conservador e escalar por fases conforme o débito e dias de tratamento.
5) Manejo conservador (em fases)
Fase 1 – Dieta (5–7 dias):
Dieta pobre em triglicerídeos de cadeia longa (TGL) e rica em triglicerídeos de cadeia curta e média (TCM/MCT, com suporte nutricional agressivo. Em um estudo, 10 dias de dieta sem TGL de cadeia longa foram eficazes em 71%.
Obs: Ácidos graxos de cadeia curta e média (TCM/MCT): São absorvidos diretamente no intestino e entram na circulação porta, indo para o fígado sem passar pelo sistema linfático.
Ácidos graxos de cadeia longa (TCL): São incorporados a lipídios, formando quilomícrons. Esses quilomícrons são absorvidos pelos vasos linfáticos intestinais, formando quilo que drena para o ducto torácico.
Quando reduzimos o consumo de gorduras de cadeia longa: Menos quilomícrons são formados. Menos linfa rica em gordura passa pelo ducto torácico.
Por isso, a dieta para quilotórax é tipicamente pobre em gorduras normais (TCL), rica em TCM e associada a suplementação proteica para evitar desnutrição.
NPT se intolerância oral, alto débito de quilo ou PVC > 15 mmHg. Suplementar vitaminas lipossolúveis, albumina/proteína, eletrólitos, cálcio.
Escalonar se alto débito:
Se > 15–20 mL/kg/dia, fazer Fase 2
NPT exclusiva (5–7 dias).
Se persistir alto débito,
Fase 3 – fármacos (5–7 dias).
Fármaco Octreotide - é um análogo da somatostatina que diminui o fluxo gastrointestinal e linfático, reduzindo a produção de quilo:
Dose inicial: 0,5–4 mcg/kg/h (EV contínua) ou 10 mcg/kg/dia SC em 3 doses; aumentar 5–10 mcg/kg/dia a cada 72–96 h; máx. 40 mcg/kg/dia.
Indicar se drenagem > 15 mL/kg/dia (alto débito) ou drenagem persistente > 2 semanas.
Duração típica: 5–7 dias e desmame por ~4 dias. Efeitos: distensão abdominal, hipoalbuminemia; raramente sepse.
Efeitos colaterais comuns
são relacionados à redução da motilidade e da secreção intestinal:
Náuseas
Flatulência
Má absorção
Hipertensão
Disfunção hepática
Hiperglicemia
Critério de sucesso do tratamento conservador:
Débito do dreno < 2 mL/kg/dia.
* A retirada do dreno pode ser considerada.
Após melhora, manter MCT por 6–8 semanas e depois dieta hipolipídica por +6 semanas.
Resposta global ao conservador: ~80–85%.
6) Quando indicar intervenção cirúrgica/radiológica
Indicar cirurgia se qualquer dos seguintes:
> 100 mL/kg/dia ou > 100 mL/ano de idade/dia por 5 dias;
> 100 mL/dia por > 2 semanas, ou débito inalterado por 1–2 semanas a despeito do conservador;
Piora clínica (hemodinâmica, nutricional, imunológica ou metabólica).
Opções e resultados:
Ligadura do ducto torácico (T8–T12). Sucesso ~90%.
Pleurodese química (talc, tetraciclina, bleomicina, PVPI) em persistência pós‑ligadura; shunt pleuro‑peritoneal como alternativa em refratários.
Embolização do ducto por radiologia intervencionista (lipiodol, coils, cola n‑butil cianoacrilato); útil em refratários, mas com complicações de curto e longo prazo descritas.
7) O que monitorar (segurança e prognóstico)
Atraso no diagnóstico → mais dias de dreno. Grandes perdas → linfopenia (< 1.500/µL), hipoalbuminemia, distúrbios eletrolíticos e piores desfechos.
Risco infeccioso ↑ (imunidade celular/humoral reduzida), trombose (perda de antitrombina) e sangramento (perda de fibrinogênio).
Resumão:
Suspeita inicial
Dreno > 5 mL/kg/dia no D4 PO ou líquido leitosa → colher pleural para TG, colesterol, proteínas, célula diferencial; solicitar eco e US Rx.
Confirmou quilotórax?
Iniciar Fase 1: TCM + suporte; repor albumina/eletrólitos conforme.
Se > 15–20 mL/kg/dia: NPT exclusiva (5–7 d).
Se ainda alto débito: Octreotide conforme esquema e critérios.
Meta de alta do conservador
< 2 mL/kg/dia → manter MCT 6–8 sem + baixa gordura 6 sem.
Falha/gravidade
Avaliar critérios cirúrgicos; discutir ligadura do ducto (± pleurodese) ou embolização em centros experientes.
Referências:
Ahmed MA Sr. Post-Operative Chylothorax in Children Undergoing Congenital Heart Surgery. Cureus. 2021 Mar 10;13(3):e13811. doi: 10.7759/cureus.13811. PMID: 33859882; PMCID: PMC8038894.
Park’s the Pediatric Cardiology Handbook, 5thEdition, by Myung K. Park was undertaken by Elsevier Editora Ltda and is published by arrangement with Elsevier Inc.
Akbari Asbagh P, Navabi Shirazi MA, Soleimani A, Razzaz M, Akbari Asbagh N, Rayatzadeh H, Shariat M. Incidence and etiology of chylothorax after congenital heart surgery in children. J Tehran Heart Cent. 2014;9(2):59-63. PMID: 25861320; PMCID: PMC4389193.
Pessotti CFX, Jatene IB, Buononato PEU, Elias PF, Pinto ACD, Kok MFJ. Uso do octreotide no tratamento do quilotórax e quiloperitôneo. Arq Bras Cardiol [Internet]. 2011Aug;97(2):e33–6. Available from: https://doi.org/10.1590/S0066-782X2011001100017
Bhardwaj R, Vaziri H, Gautam A, Ballesteros E, Karimeddini D, Wu GY. Chylous Ascites: A Review of Pathogenesis, Diagnosis and Treatment. J Clin Transl Hepatol. 2018 Mar 28;6(1):105-113. doi: 10.14218/JCTH.2017.00035. Epub 2017 Dec 4. PMID: 29577037; PMCID: PMC5863006.









































Comentários