Dupla Antiagregação Plaquetária após Revascularização Cirúrgica: O que Diz a Diretriz ESC 2024
- Laio Wanderley
- 8 de nov. de 2024
- 6 min de leitura
Atualizado: 24 de fev. de 2025

A mão humana cuidando do coração: desenhar pontes com enxertos e administrar medicamentos (antiplaquetários, por exemplo) para o coração, objetivando uma vida melhor e mais longeva ao paciente.
A revascularização do miocárdio (CABG) é um procedimento fundamental para restaurar o fluxo sanguíneo miocárdico em pacientes com doença coronariana grave. Antes e Após essa cirurgia, é essencial a prevenção de novos eventos e manutenção da integridade dos enxertos, e o uso de antiagregantes plaquetários desempenha um papel importante nesse processo. Nesta reflexão, vamos simplificar o que diz as diretriz mais recentes da Sociedade Europeia de Cardiologia (ESC) sobre o uso da DAPT após a cirurgia de revascularização do miocárdico.
Aspirina: a Base da Terapia após CABG
De acordo com a ESC 2024, todos os pacientes submetidos à revascularização do miocárdio devem receber aspirina em baixa dose de forma contínua e por tempo indeterminado. Na verdade, a aspirina é um dos pilares do tratamento da sindrome coronariana crônica, recomendada porque ajuda a previnir eventos, e no contexto da cirurgia, em tese, evitar a formação de coágulos nos enxertos (veias e artérias utilizadas para desviar o fluxo sanguíneo). Ela deve ser mantida até o dia da cirurgia e reiniciada assim que houver segurança quanto ao controle de sangramento, normalmente dentro de 24 horas após o procedimento.
E a Dupla Antiagregação (DAPT)?
A dupla antiagregação plaquetária (DAPT), que inclui aspirina em combinação com um segundo medicamento (inibidor P2Y12, como clopidogrel, prasugrel ou ticagrelor), é amplamente utilizada em pacientes que recebem stents ou sofreram sindrome coronariana aguda. Porém, seu papel após a revascularização cirúrgica é mais específico.
Estudos recentes sugerem que a DAPT pode ser benéfica para manter a permeabilidade dos enxertos venosos, especialmente no primeiro ano após a cirurgia. Uma análise de estudos envolvendo 1316 pacientes mostrou que a combinação de ticagrelor e aspirina resultou em melhores taxas de permeabilidade dos enxertos em comparação com a aspirina isolada. Porém, é importante destacar que essa abordagem também trouxe um risco aumentado de sangramentos leves a moderados , mas sem aumento nos sangramentos graves (Pela classifcação de sagramento BARC).
Os desfechos clínicos, como morte cardiovascular, infarto do miocárdio, acidente vascular cerebral e revascularização, não apresentaram diferenças significativas. Dessa forma a escolha pela DAPT deve considerar o perfil de risco de cada paciente.
"Capa" da metanálise citada nas diretrizes ESC 2024 explora o impacto da dupla antiagregação plaquetária (DAPT), especificamente com ticagrelor, comparada à monoterapia com aspirina para melhorar a permeabilidade dos enxertos venosos após revascularização do miocárdio (CABG). Esse estudo teve grande impacto, sendo citado na diretriz e fornecendo uma base para as recomendações mais seletivas do uso de DAPT na ESC 2024. Utilizando o Research Rabbit, a análise de rede do estudo mostrou a ampla influência desta metanálise em publicações subsequentes.
Diante desses dados, a diretriz ESC 2024 recomenda a DAPT apenas para casos selecionados, ou seja, para pacientes com alto risco de oclusão do enxerto, mas que apresentam um baixo risco de sangramento. Em outras palavras, a DAPT não é indicada para todos que fazem revascularização, mas sim para aqueles que podem se beneficiar mais da proteção adicional, com risco reduzido de complicações hemorrágicas.
Devemos lembrar que as diretrizes americanas e europeias recomendam 12 meses de dupla antiagregação plaquetária (DAPT) para pacientes que sofreram síndrome coronariana aguda - baseada no estudo CURE, que comparou o uso de DAPT com a ausência de DAPT, sem investigar a duração ideal. Dessa forma, se o paciente infartou, foi internado e operado (perfil clássico de um dos hospitais onde trabalho), devemos considerar a dupla antiagregação.
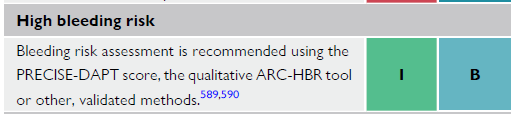
"Estamos falando de risco de sangramento, mas como estimá-lo? A diretriz cita e recomenda explicitamente dois escores: o PRECISE-DAPT score e o ARC-HBR. Tudo bem que esses escores não tiveram como base a população cirúrgica e foram desenvolvidos para dupla antiagregação após stenting. Podemos usar o pilar da complacência de evidência, tornando a ferramenta útil durante o processo de julgamento clínico-cirúrgico
. Esses escores podem ser acessados por aplicativos ou website. (As imagens acima são das páginas dos escores e do texto da diretriz, Abaixo, segue o link dos sites)."
Por que a DAPT não é Para Todos?
A decisão de adicionar um segundo antiplaquetário ao tratamento depende do equilíbrio entre benefícios e riscos. A DAPT pode melhorar a permeabilidade dos enxertos, mas, ao mesmo tempo, aumenta o risco de sangramentos, o que pode ser prejudicial, especialmente em pacientes que já passaram por uma cirurgia de grande porte. Portanto, para a maioria dos pacientes que realizam CRM para tratar angina crônica estável, a aspirina isolada é suficiente. Porém, se o paciente tem elevado risco isquêmico ou de oclusão do enxerto, podemos considerar a DAPT.
Quais são os Fatores de Risco Tromboembólico/Isquêmico para Pacientes com Síndrome Coronariana Crônica (CCS) e Potencialmente para Cirurgia de Revascularização Miocárdica (CRM)?

Os seguintes fatores de risco aumentam a chance de eventos trombóticos ou isquêmicos em pacientes com CCS - talvez seja interessante recordar essas variáveis no momento de iniciar ou manter a DAPT.
Stentectomia (remoção de stent antigo),
Endarterectomia (remoção de placa aterosclerótica),
Baixa qualidade de enxertos venosos, que pode comprometer a durabilidade e a eficácia da revascularização.
Diabetes Mellitus, que eleva o risco de trombose e problemas vasculares.
Doença renal crônica (CKD), associada a maior risco de trombose devido a alterações no metabolismo e inflamação.
Implantação de stent no tronco da coronária esquerda, artéria descendente anterior proximal (LAD) ou na última artéria patente (última com fluxo aberto).
Implantação subótima do stent, em que o stent não se expande completamente ou não adere corretamente à parede do vaso.
Comprimento do stent maior que 60 mm, o que aumenta o risco de complicações trombóticas.
Bifurcação tratada com dois stents implantados, uma configuração mais complexa que aumenta a possibilidade de complicações.
Tratamento de oclusão total crônica, que envolve intervenção em áreas de bloqueio crônico, muitas vezes associadas a maior risco de reestenose ou trombose.
Histórico de trombose em stent mesmo com terapia antitrombótica adequada, indicando maior propensão à formação de trombos apesar de intervenções medicamentosas.
Fibrilação Atrial (FA) Após CABG: Um Desafio Adicional
Após a revascularização, cerca de um terço dos pacientes desenvolve uma condição chamada fibrilação atrial pós-operatória (sualmente transitória, porém com significado clínico) normalmente nos primeiros dias após a cirurgia (90% na primeira semana).
Para esses casos de FA após CRM, a diretriz recomenda uma avaliação cuidadosa antes de iniciar a anticoagulação oral (OAC), como varfarina ou novos anticoagulantes orais (NOACs). A decisão deve considerar a duração da FA, risco embólico e o risco de sangramento do paciente.
Resumo das Recomendações ESC 2024


Aspirina: Deve ser usada em todos os pacientes após CABG, por tempo indeterminado - a aspirina é um dos pilares do tratamento da sindrome coronariana crônica
DAPT: Indicada apenas para pacientes de alto risco de oclusão de enxertos e baixo risco de sangramento. Não é recomendada para todos.
Se o paciente aprensentou síndrome coronariana aguda, angioplastia, endoarterectomia ou apresenta fatores de alto risco de trombose, devemos ponderar mais fortemente a DAPT após a CRM.
Fibrilação Atrial (FA): Em caso de FA pós-CABG, a anticoagulação oral pode ser indicada dependendo do risco de tromboembolismo vs. risco sangramento.
Referência:
Christiaan Vrints, Felicita Andreotti, Konstantinos C Koskinas, Xavier Rossello, Marianna Adamo, James Ainslie, Adrian Paul Banning, Andrzej Budaj, Ronny R Buechel, Giovanni Alfonso Chiariello, Alaide Chieffo, Ruxandra Maria Christodorescu, Christi Deaton, Torsten Doenst, Hywel W Jones, Vijay Kunadian, Julinda Mehilli, Milan Milojevic, Jan J Piek, Francesca Pugliese, Andrea Rubboli, Anne Grete Semb, Roxy Senior, Jurrien M ten Berg, Eric Van Belle, Emeline M Van Craenenbroeck, Rafael Vidal-Perez, Simon Winther, ESC Scientific Document Group , 2024 ESC Guidelines for the management of chronic coronary syndromes: Developed by the task force for the management of chronic coronary syndromes of the European Society of Cardiology (ESC) Endorsed by the European Association for Cardio-Thoracic Surgery (EACTS), European Heart Journal, Volume 45, Issue 36, 21 September 2024, Pages 3415–3537, https://doi.org/10.1093/eurheartj/ehae177
Sandner S, Redfors B, Angiolillo DJ, Audisio K, Fremes SE, Janssen PWA, Kulik A, Mehran R, Peper J, Ruel M, Saw J, Soletti GJ, Starovoytov A, Ten Berg JM, Willemsen LM, Zhao Q, Zhu Y, Gaudino M. Association of Dual Antiplatelet Therapy With Ticagrelor With Vein Graft Failure After Coronary Artery Bypass Graft Surgery: A Systematic Review and Meta-analysis. JAMA. 2022 Aug 9;328(6):554-562. doi: 10.1001/jama.2022.11966. PMID: 35943473; PMCID: PMC9364127.